Sindrome metabolica: cos’è?
Il termine “Sindrome metabolica” è un termine che fu coniato alla fine degli anni ’90, anche se già intorno agli anni ’60 già era stata individuata la correlazione tra:
- malattia cardiovascolare
- diabete
- alcune condizioni cliniche: trigliceridi alti, colesterolo HDL basso, aumentata pressione arteriosa e circonferenza vita.
La sindrome metabolica è un fattore di rischio combinato per le malattie cardiovascolari e il diabete di tipo 2 che riflette l’insieme dei singoli fattori di rischio derivanti dall’obesità addominale e dalla resistenza all’insulina. Attualmente si ritiene che questo fattore di rischio combinato comprenda le seguenti condizioni di rischio metabolico tra loro intercorrelate:
- dislipidemia aterogena (essa a sua volta rappresenta una condizione combinata caratterizzata da elevati livelli di trigliceridi a digiuno e post prandiali, elevati valori di VLDL, ridotti livelli di HDL e un fenomeno aterogeno con particelle LDL piccole e dense);
- intolleranza al glucosio;
- ipertensione sanguigna;
- stato proinfiammatorio;
- stato protrombotico.
Queste condizioni pongono i pazienti che ne sono affetti al rischio delle seguenti patologie cliniche:
- coronaropatie
- malattia cerebrovascolare
- fibrillazione atriale
- diabete di tipo 2 (ha legami con le abitudini alimentari, a differenza del diabete tipo 1)
- steatosi epatica
- apnea ostruttiva notturna
- disfunzioni sessuali
- declino cognitivo
- neoplasie.
Verso la fine del 2009, le organizzazioni interessate alla sindrome metabolica, tra cui l’American Heart Association e l’international diabetes federation, si riunirono allo scopo di elaborare una definizione preliminare armonizzata di sindrome metabolica. Optarono per la nozione secondo cui la sindrome metabolica è presente quando in un singolo individuo si manifestano almeno 3 dei 5 criteri stabiliti qui sotto:
- obesità addominale (circonferenza vita >102 cm uomo, 88 donna) a cui si associa:
- ipertensione (>130/85 mmHg)
- alterazione della glicemia: iperglicemia/diabete (glicemia a digiuno >110 mg/dl);
- alterazione del profilo lipidico, o meglio del bilancio HDL/LDL (HDL<40 mg/dl uomo, <50 mg/dl donna e LDL>100)
- ipertrigliceridemia (>150 mg/dl).
Sindrome metabolica: iperglicemia e diabete
Si parla di pre-diabete o glicemia borderline ogni qualvolta troviamo una glicemia a digiuno, confermata almeno due volte, compresa tra 110 e 125 mg/dl o una glicemia 2 ore dopo carico orale di glucosio compresa tra 140 e 199 mg/dl oppure, infine, un valore di emoglobina glicata A1c compreso tra 5.7 e 6.4%.
Si parla di diabete se i valori glicemici a digiuno sono >126 mg/dl. Esistono 2 tipi di diabete:
- diabete di tipo 1: le cause sono esclusivamente ereditarie, dovute ad una insufficiente o assente produzione di insulina per una sofferenza e distruzione delle cellule pancreatiche del Langherans deputate a produrre l’insulina;
- diabete di tipo 2: le cause possono essere genetiche, legate all’alimentazione, a fattori ormonali. Il problema principale del diabetico tipo 2 è quello della resistenza insulinica e cioè dell’incapacità delle cellule di utilizzare l’insulina e quindi di assorbire il glucosio. Nel soggetti con diabete di tipo 2 si osserva infatti una riduzione del numero dei recettori per l’insulina o una loro alterazione: a causa di questa ridotta sensibilità dei tessuti periferici, ed in particolare di muscoli e tessuto adiposo, all’azione dell’insulina, il glucosio trova difficoltà ad entrare nelle cellule e inizia ad accumularsi nel sangue (ecco il perchè della glicemia alta). A questo punto, per compensare la ridotta efficacia dell’insulina, il pancreas è costretto ad una superproduzione di insulina, il che spiega gli alti livelli di insulina nel sangue. Tale meccanismo compensatorio garantisce inizialmente il controllo della glicemia, tuttavia a lungo andare esaurisce le capacità funzionali del pancreas di mantenere livelli sempre elevati di insulinemia. Quando questo succede l’insulina prodotta non è più in grado di mantenere nella norma la glicemia, che inizia ad elevarsi fino a poter determinare il diabete di tipo 2. L’obesità è il primo fattore di rischio del diabete tipo 2, mentre il calo di peso con alimentazione corretta associata ad attività fisica ne è la prima terapia.
Fitoterapia: abbassare la glicemia alta con rimedi naturali
Attualmente il diabete di tipo 2 viene trattato con diete ipolipidiche, antidiabetici orali e in rari casi con insulina. Negli anni ci sono stati molti tentativi di utilizzare rimedi naturali a base di erbe officinali per il trattamento del diabete. Secondo uno studio pubblicato nel 2018 su PubMed: “Phytotherapy in the management of diabetes: a review“, di Paolo Governa et al., è stato dimostrato che diverse piante officinali e le loro preparazioni agiscono nei punti chiave del metabolismo glucidico e in questo studio viene fornita una panoramica delle piante medicinali utilizzate finora nella gestione del diabete supportate da autorevoli monografie e di alcune specie attualmente oggetto di crescente indagine clinica. Tra queste vi sono:
- fieno greco (Trigonella foenum graecum L.): ma i dosaggi attivi sono molto alti;
- cannella (Cinnamomum verum J. Presl. C. cassa): grazie alla cinnamaldeide, essa aumenta la sensibilità tissutale all’insulina e il rilascio dell’insulina stessa da parte del pancreas;
- ginseng (Panax ginseng C: A: Meyer): grazie ai ginsenosidi, ha buona attività ipoglicemizzante confermata anche da studi clinici, ma ne è sconsigliato l’utilizzo prolungato;
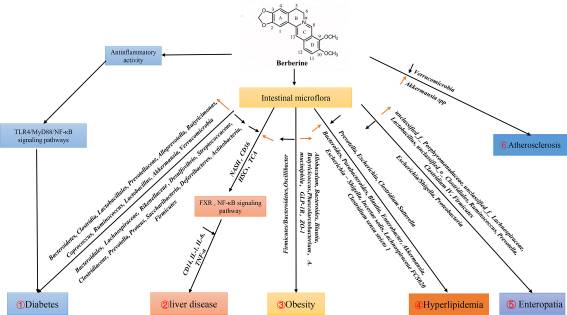
- la berberina: attualmente è una delle sostanze ipoglicemizzanti più indagate, anche per il trattamento dell’iperlipidemia (per la quale molti assumono statine ad alti dosaggi, non da tutti sopportati)
Secondo uno studio pubblicato nel 2011 di Han J. et al. e in particolare di Arrigo F G Cicero et al., 2012 Antidiabetic properties of berberine: from cellular pharmacology to clinical effects, i meccanismi di berberina come ipoglicemizzante sarebbero molteplici:
- la berberina agirebbe sul metabolismo del glucosio, aumentando la secrezione di insulina, stimolando la glicolisi, sopprimendo l’adipogenesi, inibendo la funzione mitocondriale, attivando la via delle delle proteine chinasi AMP dipendenti (AMPK) e aumentando l’attività della glucochinasi;
- la berberina aumenterebbe anche i livelli del trasportatore del glucosio-4 (GLUT-4) e del GLP–1 (glucagon-like peptide 1, un ormone prodotto dall’intestino che stimola la secrezione di insulina e inibisce la secrezione di glucagone da parte del pancreas. Il suo rilascio avviene dopo il pasto, entrando quindi in azione solamente quando la glicemia sale per effetto dei carboidrati introdotti col cibo). Il GLP-1 agisce legandosi a un recettore di membrana, GLP-1-R, la cui attivazione stimola la produzione di adenosina monofosfato ciclico (cAMP) da parte dell’enzima adenil-ciclasi con successiva attivazione dei meccanismi di trasmissione del segnale intracellulare. Studi in modelli animali hanno dimostrato che il GLP1 agisce su entrambe le fasi necessarie per la secrezione insulinica: la chiusura dei canali del potassio ATPdipendenti (con il conseguente aumento della concentrazione di calcio intracellulare) e la successiva esocitosi dei granuli di insulina;
- nei tessuti che consumano glucosio, come le cellule adipose, o epatiche o muscolari, la berberina agisce sia sul GLUT-4 che sulla proteina-4 legante il retinolo a favore dell’assorbimento del glucosio nelle cellule;
- stimola la glicolisi mediante attivazione di AMPK e ha effetti sui bersagli molecolari del recettore γ attivato dal proliferatore del perossisoma (PPAR) e sulla fosforilazione del substrato-1 del recettore dell’insulina, determinando infine una diminuzione della resistenza all’insulina;
- Inoltre, studi recenti suggeriscono che la berberina potrebbe avere un’azione diretta sul metabolismo dei carboidrati (zuccheri) a livello intestinale: Lichao Zang et al, 2021, Effects of Berberine on the Gastrointestinal Microbiota.
Iperglicemia rimedi naturali: ecco quello di Erboristeria Como
Erboristeriacomo.it ha selezionato per voi GlicemArmony, integratore in compresse, da assumere a stomaco pieno, a base di berberina in forma liposomiale (berberina bio-sol), curcumina e gelso bianco:
- Berberis è utile per la regolare funzionalità dell’apparato cardiovascolare. Berberina in Glicemarmony è stata titolata in berberina cloridrato e sviluppata in forma liposomiale per avere, rispetto alla berberina classica, questi vantaggi, minore degradazione durante la digestione, un più rapido assorbimento, una concentrazione plasmatica dopo 60 minuti nettamente più elevata e una minore irritabilità gastrintestinale.
- Curcumina è stata inserita nella formulazione di GlicemArmony in quanto è una delle sostanze più note e studiate come inibitore della glicoproteina P.
- E il gelso bianco?

Il gelso bianco (Morus alba, in inglese Mulberry) è una specie di origine asiatica molto conosciuto per l’allevamento dei bachi da seta (molto noto a noi comaschi), per i suoi frutti e per l’utilizzo in erboristeria delle sue foglie ricche di polisaccaridi e alcaloidi, come i derivati della nojirimicina. Il fitocomplesso delle foglie del gelso sembrerebbe avere un’interessante attività ipoglicemizzante e risulterebbe utile per il metabolismo dei carboidrati (zuccheri) e la regolarità della pressione arteriosa. In particolare:
- la 1-deossinojirimicina (con cui è stato titolato il gelso bianco in Glicemarmony) sembrerebbe, secondo Nakagawa (2013), avere attività inibitoria nei confronti dell’alfa-glucosidasi,
- grazie ad altri studi avvenuti nel 2018, sembrerebbe che i polisaccaridi delle foglie del gelso abbiano attività protettiva a livello delle cellule beta pancreatiche (che producono l’insulina), mentre gli estratti acquosi delle foglie modulerebbero i recettori PPARγ.
Glicemarmony è un integratore che consigliamo per almeno 12 settimane in caso di glicemia borderline (cioè tra i 100 e ei 125 mg/dl), di sindrome metabolica con sovrappeso, alterazione dei livelli di LDL (oltre i 100 mg/dl), e in caso di dislipidemia (LDL oltre i 100 mg/dl e trigliceridi oltre i 150 mg/dl) in pazienti intolleranti alle statine, 2 compresse al giorno a stomaco pieno per 90 giorno; consigliabile anche in associazione a Depurativo Italico da assumersi 25 ml i primi 20 giorni del mese.
Sindrome metabolica: i nostri rimedi naturali per i vari casi
- glicemia borderline (100-125 mg/dl): abbiamo visto l’utilità di GlicemArmony, associabile al nostro Depurativo Italico;
- ipercolesterolemia: è consigliabile ColestArmony, il nostro integratore di colesterolo con berberina e monacolina k, associabile a Depurativo Italico e agli omega 3 active plus. Per chi fosse intollerante a riso rosso/statine ColestArmony si può sostituire con GlicemArmony;
- trigliceridi alti (oltre i 200 mg/dl): omega 3 active plus, 2 perle a pranzo e 2 perle a cena per 60 giorni, Depurativo Italico 25 ml per i primi 20 giorni del mese.
- pressione borderline (130/139 mmhg e 85/89 mmhg): omega 3 active plus, 3 perle a pranzo e 2 perle a cena e Drena Sel Forte 300 ml, da assumersi 15 ml in mezzo litro di acqua al giorno per 60 giorni.
- metabolismo lento attacco al grasso (non in gravidanza!): brucia fat compresse, 1 prima di pranzo e 1 prima di cena) per 30 giorni e Drena Sel Forte 300 ml, da assumersi 30 ml in 1 litro di acqua al giorno per 30 giorni.
- cellulite con gambe pesanti: rusco composto plus 2 capsule al giorno per 60 giorni e Drena Sel Active per 60 giorni (non in gravidanza, no per ipertesi e cardiopatici) 25 ml da diluire in 1 litro d’acqua durante la giornata
- fame nervosa: fame sel 15 ml da diluire in acqua per 60 giorni, bruciafat 2 compresse al giorno prima dei pasti per 60 giorni
- menopausa e metabolismo lento: bruciafat 2 compresse per 60 giorni, psyche liberavamp 1 flaconcino al giorno a stomaco pieno per 60 giorni, Drena Sel Forte 15 ml al giorno da diluire in mezzo litro d’acqua per 60 giorni.
Per qualsiasi chiarimento o per maggiori informazioni Contattaci.
Seguici sui nostri canali Facebook e Instagram
TUTTI I DIRITTI RISERVATI, IL PRESENTE TESTO NON E’ RIPRODUCIBILE SENZA ESPRESSA AUTORIZZAZIONE DI ERBORISTERIACOMO.IT
Le informazioni contenute in questo sito sono presentate a solo scopo informativo, in nessun caso possono costituire la formulazione di una diagnosi o la prescrizione di un trattamento, e non intendono e non devono in alcun modo sostituire il rapporto diretto medico-paziente o la visita specialistica. Si raccomanda di chiedere sempre il parere del proprio medico curante e/o di specialisti riguardo qualsiasi indicazione riportata.